O vírus da Mpox segue sendo um ponto de atenção na saúde pública do Brasil. De acordo com dados divulgados pelo Ministério da Saúde, apenas nos primeiros dois meses do ano, 88 casos da famosa “varíola dos macacos” já foram registrados no Brasil. O alerta é reforçado pela quase dobra de dados na última semana visto que, até o dia 20 de fevereiro, eram apenas 48 ocorrências confirmadas no país.
Na última quarta-feira (25), o Paraná confirmou o primeiro caso da doença em 2026. A Secretária de Estado de Saúde confirmou que um homem paraguaio teve a infecção diagnosticada em Foz do Iguaçu, na região oeste do estado. Nos últimos dois anos o Paraná registrou 93 casos da doença: foram 44 casos em 2025 e 49 em 2024. Dentre os pacientes, 88 são homens. Esse é, portanto, o 94º caso do estado.
Dentre um número considerável de ocorrências, muitos se perguntam quais os reais perigos de uma possível infecção por Mpox. A reportagem do iG conversou com Alexandre Naime Barbosa, chefe do Departamento de Infectologia da Unesp que falou um pouco sobre os riscos e os maiores problemas em se ter o vírus da Mpox.
Primeiramente, o que é a Mpox?
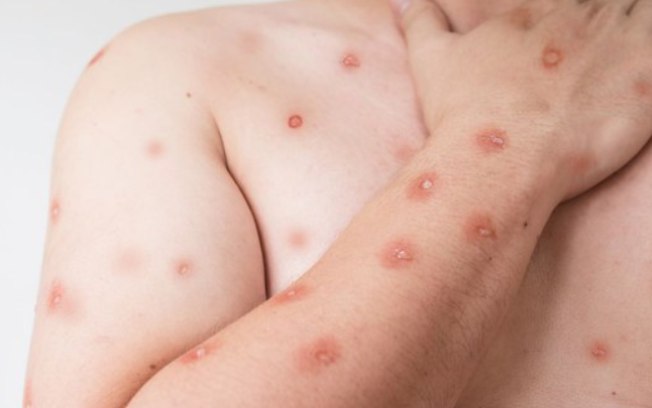
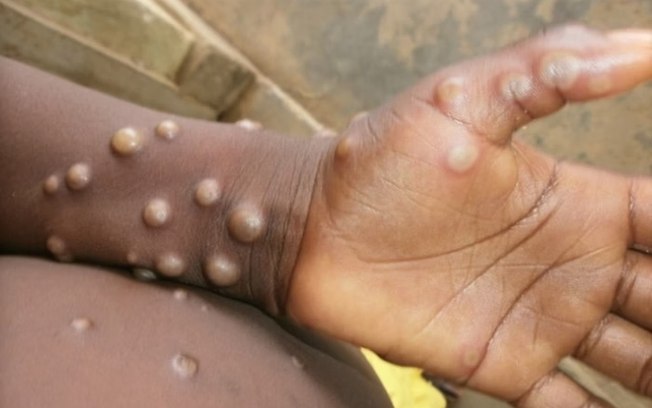
A Mpox é uma doença viral causada pelo vírus Monkeypox e se caracteriza principalmente por lesões na pele. A infecção provoca erupções que lembram bolhas ou feridas e podem permanecer por duas a quatro semanas.
Além das lesões, o paciente pode apresentar febre, dor de cabeça, dores musculares e nas costas, cansaço e inchaço dos gânglios linfáticos. As erupções podem surgir no rosto, mãos, pés, região genital, anal e virilha.
Como ocorre a transmissão?
O vírus é transmitido principalmente pelo contato direto com pessoas infectadas. Isso inclui toque em lesões, contato com fluidos corporais, secreções respiratórias e mucosas.
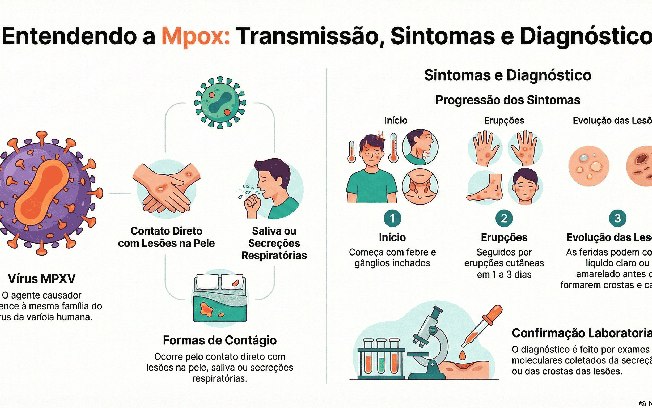
A transmissão também pode ocorrer durante conversas muito próximas, relações sexuais, beijos ou pelo compartilhamento de objetos contaminados, como roupas, toalhas e utensílios pessoais.
De acordo com o infectologista, o principal risco da mpox não está apenas no vírus e sim em como cada organismo vai reagir ao problema.
“O principal risco da mpox não está apenas no vírus, mas em como o organismo da pessoa responde a ele. Em indivíduos saudáveis, a infecção tende a ser autolimitada, mas em pessoas com imunidade comprometida, crianças pequenas, gestantes ou portadores de doenças crônicas, o quadro pode se tornar mais grave. Nessas situações, as lesões podem ser mais extensas, mais dolorosas e demorar mais para cicatrizar, aumentando o risco de complicações“, diz.
Ele também faz um alerta ao risco que uma pessoa infectada pode trazer para outros indivíduos.
“Enquanto a pessoa tem lesões ativas, ela pode transmitir o vírus para outras pessoas. Do ponto de vista de saúde pública, o maior perigo é permitir que a infecção se espalhe silenciosamente, atingindo indivíduos mais vulneráveis e ampliando cadeias de transmissão que poderiam ser evitadas“.
Período de incubação e diagnóstico
Os sintomas gerais e iniciais da mpox podem ser perigosamente confundidos como de um mal-estar comum, como gripe ou virose. O infectologista Alexandre Barbosa explicou como que as suspeitas começam no corpo, desde os primeiros sintomas, até o surgimento das manchas características da doença.
“A suspeita de mpox geralmente começa com sintomas gerais que lembram uma infecção viral comum: febre, mal-estar, dor no corpo, cansaço e dor de cabeça. Esse período inicial pode durar alguns dias e funciona como um aviso do organismo de que algo está acontecendo, muitas vezes antes de qualquer alteração visível na pele. Depois dessa fase inicial, surgem as lesões de pele, que seguem uma ordem bastante característica. Primeiro aparecem pequenas manchas avermelhadas. Em seguida, essas lesões evoluem para bolhas com conteúdo líquido e, depois, para lesões mais profundas, com aspecto de pus no centro, geralmente dolorosas ao toque”, explica.
O infectologista também orienta que, após se perceber essas primeiras mudanças no corpo, o ideal é evitar contatos físicos e, especialmente, íntimos. Isso diminui o risco de transmissão.
“Ao perceber essa sequência de sintomas e lesões, a orientação é evitar contato físico próximo, especialmente íntimo, e procurar um serviço de saúde para avaliação e diagnósticos diferenciais. Não se deve estourar as lesões nem usar medicamentos por conta própria, pois isso pode atrasar a cicatrização e facilitar infecções. A avaliação médica permite confirmar o diagnóstico, orientar os cuidados com a pele e acompanhar a evolução até a completa cicatrização, protegendo a própria pessoa e quem convive com ela“, afirma.
É necessário realizar isolamento, tal como o da Covid-19?
Autoridades de saúde orientam que pessoas com suspeita da doença iniciem isolamento imediato e evitem compartilhar objetos pessoais até o fim do período de transmissão. Porém, para o infectologista, ele não precisa ser “absoluto”, tal como na Covid-19, por exemplo.
“O isolamento não deve ser visto como um confinamento absoluto, mas como uma medida temporária de proteção. A principal forma de transmissão ocorre pelo contato direto com as lesões, secreções ou objetos contaminados, portanto o foco é evitar esse tipo de exposição. Isso inclui suspender contato íntimo, não compartilhar roupas, toalhas ou lençóis e manter as lesões cobertas sempre que possível. A pessoa pode permanecer em casa, manter higiene rigorosa das mãos e dos ambientes e reduzir ao máximo interações físicas. Enquanto houver lesões ativas, ainda existe risco de transmissão“, finaliza.
Importante destacar que não há medicamento específico aprovado para a Mpox. O tratamento é voltado ao controle dos sintomas, prevenção de complicações e recuperação do paciente.
A Mpox pode causar morte?
Na maioria das infecções, os sintomas desaparecem espontaneamente após algumas semanas. No entanto, recém-nascidos, crianças e pessoas com baixa imunidade podem desenvolver formas graves.
Entre as possíveis complicações estão infecções bacterianas, pneumonia, inflamações no cérebro e no coração e problemas oculares. Em casos severos, pode ser necessária internação hospitalar e uso de antivirais.
Estudos indicam que a taxa de mortalidade varia bastante, podendo ir de 0,1% a 10%, dependendo do acesso a cuidados médicos e das condições de saúde do paciente.



